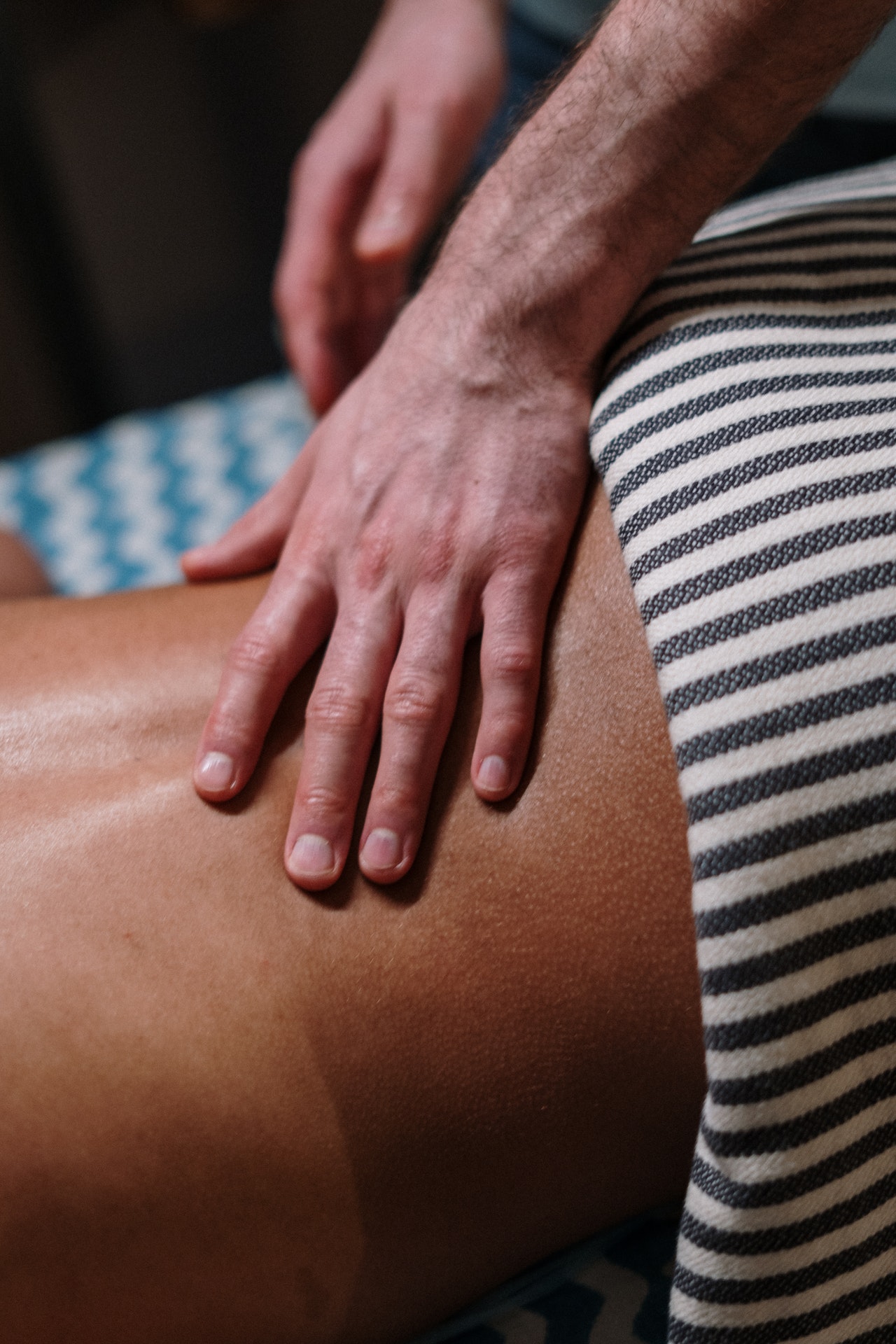
El dolor de espalda baja afecta al 60-80% de las personas a lo largo de su vida y es la quinta razón más común de las visitas al médico. Puede haber muchas causas de dolor de espalda baja que pueden incluir dolor de origen mecánico, neurogénico, visceral, metabólico o psicógeno.
El curso clínico puede describirse como agudo, subagudo, recurrente o crónico. Hay una serie de posibles generadores de dolor nociceptivo musculoesquelético y neurogénico, entre los que se incluyen: la cápsula articular facetaria, el disco lumbar, la raíz del nervio espinal, las estructuras miofasciales circundantes, la cápsula articular sacroilíaca y el ligamento dorsal largo, por nombrar algunos.
El dolor de espalda baja puede localizarse en la propia espalda baja, o también puede llevar rasgos radiculares/referenciales en las caderas, piernas y pies. Si hay un dolor neuropático secundario, puede haber sensaciones de quemazón, entumecimiento, hormigueo, arrastre o de tipo eléctrico en las extremidades inferiores unilaterales o bilaterales.
Puede ser necesaria la remisión a un médico apropiado cuando:
- Los resultados sugieren una patología médica o psicológica grave
- las limitaciones de la actividad o los impedimentos de la función y la estructura del cuerpo que se han notificado no son coherentes con el examen clínico y/o
- cuando los síntomas del paciente no se resuelven con intervenciones destinadas a normalizar las deficiencias del paciente y la función general del cuerpo.
En cuanto a las intervenciones, es importante comprender que, aunque la creencia y la preocupación generalizadas son que el envejecimiento causa o empeora el dolor de espalda, las investigaciones no lo respaldan, y los tratamientos basados en la evidencia pueden ayudar a cualquier edad. En el caso del dolor de espalda agudo y subagudo, la curación de los tejidos suele producirse en un plazo de tres meses. Si el dolor continúa más allá de ese tiempo, suele deberse a que hay otros factores contribuyentes que deben abordarse. Muchas incidencias de dolor de espalda baja ocurren sin ninguna lesión, o con pequeños microtraumas que hacen que la espalda sea sensible al movimiento y a la carga.
Es común que la medicina occidental trabaje a partir de un modelo biomédico en el que los resultados de los diagnósticos, incluyendo radiografías convencionales (rayos X), resonancias magnéticas y tomografías computarizadas, son la base del diagnóstico. Sin embargo, estas exploraciones han demostrado ser útiles sólo en una minoría de personas con dolor de espalda baja. Estas imágenes a menudo revelan protuberancias en los discos, degeneración, protuberancias y artritis. Desafortunadamente, lo que estos informes no dicen es que estos hallazgos son muy comunes en personas sin dolor de espalda también, y no predicen cuánto dolor se siente o cuán discapacitado está.
El dolor que se siente durante el movimiento a menudo refleja lo sensible que son las estructuras, no lo dañadas que están. Es seguro y normal sentir algo de dolor cuando empiezas a moverte y a hacer ejercicio. Esto generalmente se calma con el tiempo a medida que te vuelves más activo. Otros tratamientos que se realizan en la clínica de fisioterapia Clinic incluyen la terapia manual y, en algunos casos, procedimientos de manipulación de empuje para reducir el dolor y la discapacidad. Se pueden emplear ejercicios de coordinación, fortalecimiento y resistencia del tronco para reducir el dolor de espalda baja y la discapacidad.
Los ejercicios y procedimientos de centralización y preferencia direccional, a menudo llamados «movimientos repetidos», pueden promover la reducción de los síntomas en pacientes con dolor lumbar agudo con síntomas referidos. En el caso del dolor de espalda referido, los procedimientos de movilización de los nervios del cuadrante inferior pueden utilizarse para optimizar cualquier neuromecánica. En ciertos subgrupos de pacientes, la tracción mecánica puede ser beneficiosa. Se puede utilizar la educación y el asesoramiento del paciente para abogar por que el cliente permanezca activo.
Se explicará la fuerza anatómica y estructural inherente a la columna vertebral humana e incluirá la neurociencia que explica las percepciones del dolor, y el pronóstico general favorable del dolor lumbar con un enfoque multimodal. Se debe alentar la pronta reanudación de las actividades normales o profesionales, incluso cuando se siga experimentando dolor. Todas estas intervenciones tendrán como objetivo final mejorar los niveles de actividad, no sólo el alivio del dolor.